「IABPって難しい…」
「inflationやdeflationのタイミングが覚えられない…」
「波形の見方が苦手…」
新人の頃、多くの人がここでつまずきます。
IABP(大動脈内バルーンパンピング)は、循環補助装置の中でも基本となる重要な医療機器です。
しかし、
- 原理
- タイミング
- 波形
- 合併症
- ECMOとの違い
など、理解する項目が多く苦手意識を持つ方も少なくありません。
この記事では、大学病院で実際にIABP管理に関わる臨床工学技士の視点から、
- IABPとは
- 原理
- 波形とタイミング
- 適応
- 合併症
- 看護・観察ポイント
- ECMOとの違い
- 離脱方法
まで、初心者にもわかりやすく解説します。

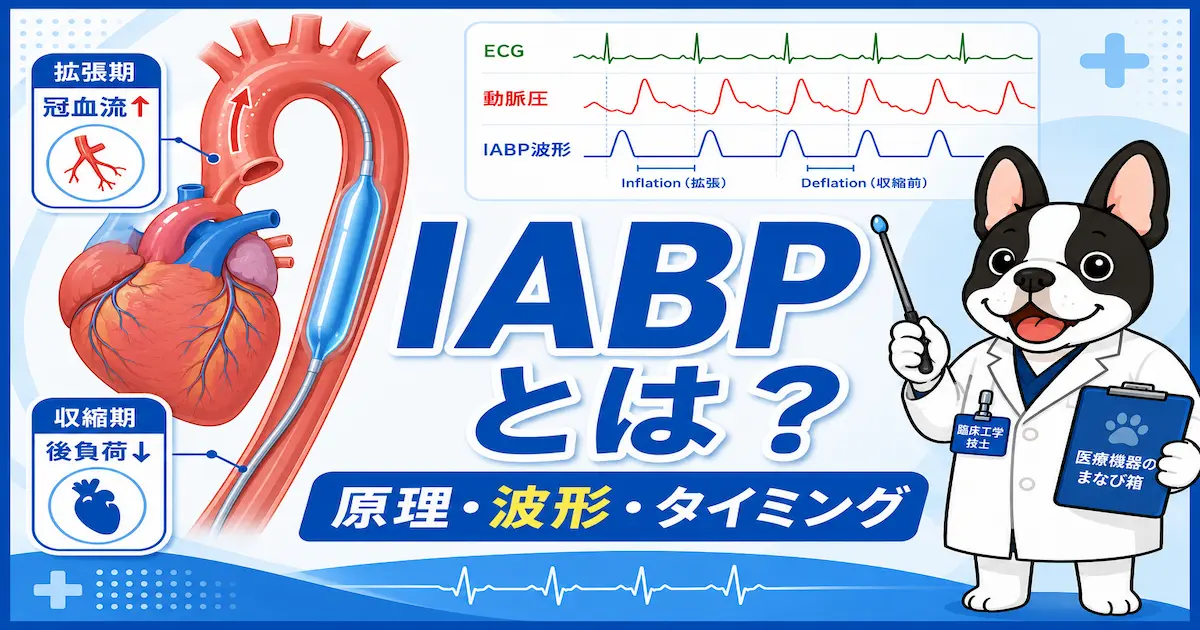
IABPとは
IABPとは、
Intra Aortic Balloon Pumping
(大動脈内バルーンパンピング)
の略です。
大動脈内に挿入したバルーンを、
- 拡張期に膨らませる(inflation)
- 収縮期にしぼませる(deflation)
ことで循環補助を行います。
IABPの目的
IABPの主な目的は以下です。
| 目的 | 内容 |
| 冠血流増加 | 心筋へ血流を増やす |
| 後負荷軽減 | 心臓の負担を減らす |
| 心拍出量補助 | 循環を補助する |
| 心筋酸素需要低下 | 心臓を休ませる |
どんな患者に使用する?
主に以下の患者に使用されます。
- 心原性ショック
- 急性心筋梗塞(AMI)
- CABG周術期
- 重症心不全
- PCI中の循環補助
特に、
「心臓は動いているが、十分な循環を維持できない」
場合に有効です。
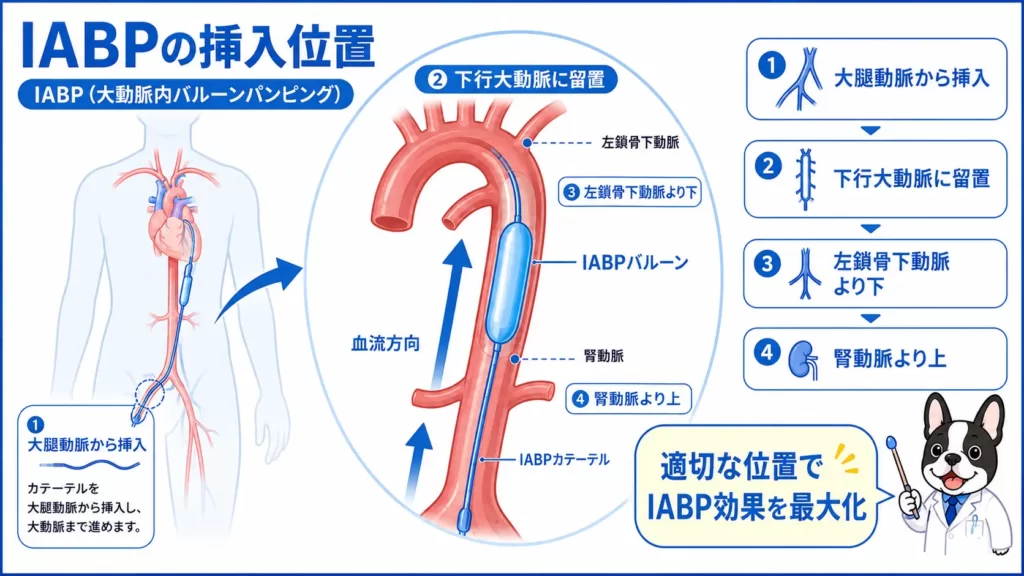
IABPの原理
IABPの原理は「拡張期に補助する」こと
IABPの最大の特徴は、
「拡張期圧を上昇させる」
ことです。
拡張期 inflation(バルーン拡張)
拡張期にバルーンを膨らませます。
すると、
- 大動脈圧上昇
- 冠動脈血流増加
- 心筋酸素供給増加
が起こります。
これを
diastolic augmentation(拡張期補助)
と呼びます。
収縮期 deflation(バルーン収縮)
収縮直前にバルーンを急速にしぼませます。
すると、
- 大動脈圧低下
- afterload低下
- 左室駆出補助
が起こります。
結果として、
心臓が血液を送り出しやすくなる
のです。
 ひかるCE
ひかるCEIABPは“心臓を代行する装置”ではなく、“心臓を助ける装置”です!
IABPのタイミング
IABPで最重要なのはタイミング
IABPは、
「いつ膨らませるか」
が極めて重要です。
タイミングがズレると、
- 補助効果低下
- 心負荷増加
- 血圧低下
につながります。
inflationのタイミング
原則
- dicrotic notch直後
- ECGではT波付近
です。
ここで拡張すると、
冠血流を効率よく増加できます。
deflationのタイミング
原則
- 次回収縮直前
- ECGではR波直前
です。
早すぎても遅すぎても効果が低下します。
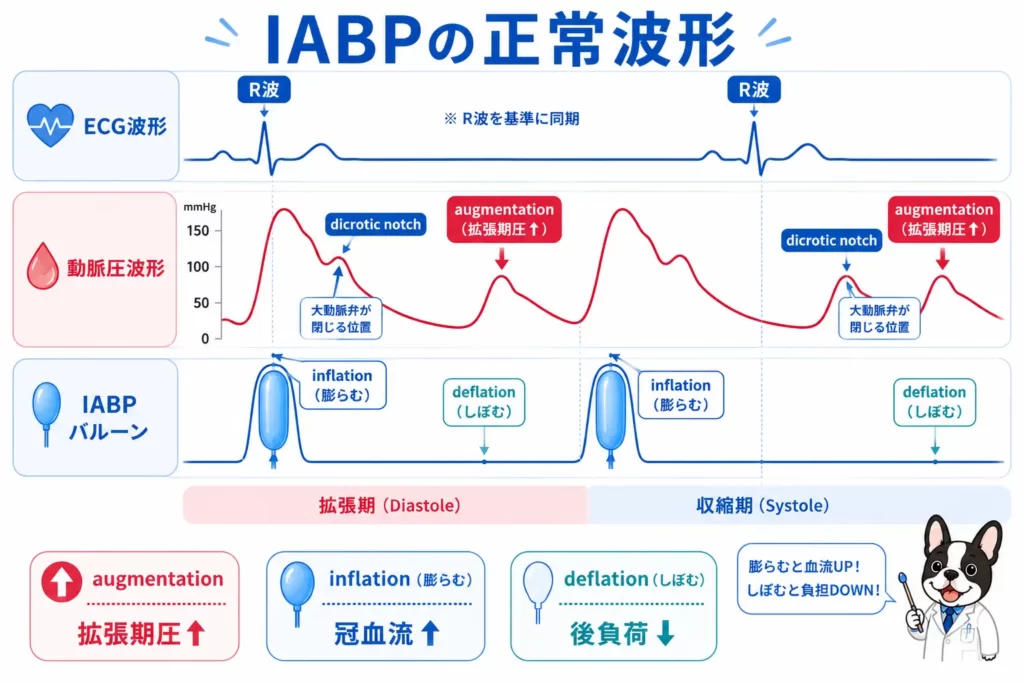
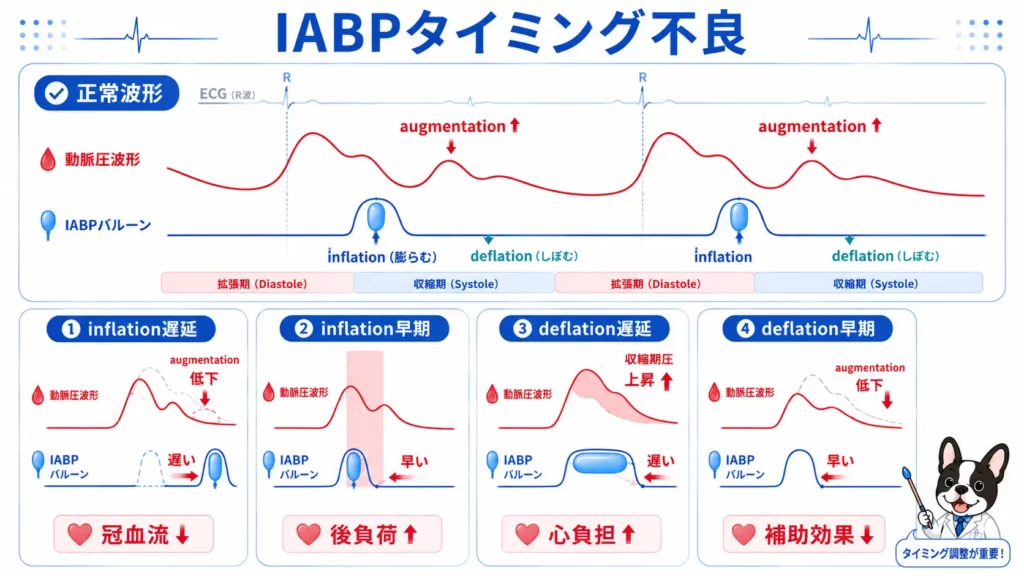
IABP波形の見方
適切な波形
適切なIABP波形では、
- augmentation上昇
- assisted systole低下
が見られます。

タイミング不良でよくある波形
inflation遅延
- augmentation低下
- 冠血流補助不足
inflation早すぎ
- LV afterload増加
- AR増悪リスク
deflation遅延
- 心負荷増加
- assisted systolic pressure上昇
deflation早すぎ
- 補助効果低下

実際の臨床現場では…
実際の臨床現場では、
- 不整脈
- Af
- PVC頻発
でタイミングがズレやすいです。
新人が間違えやすいポイントは、
「波形だけでなくECGも一緒に確認する」
ことです。
IABPの適応
主な適応
| 疾患 | 使用目的 |
| 心原性ショック | 循環補助 |
| 急性心筋梗塞 | 冠血流改善 |
| CABG周術期 | 心負荷軽減 |
| 重症心不全 | 補助循環 |
| PCIハイリスク症例 | 循環維持 |
IABPの禁忌
主な禁忌
| 禁忌 | 理由 |
| 重症AR | 逆流増悪 |
| 大動脈解離 | 解離進行 |
| 重症末梢動脈疾患 | 下肢虚血リスク |
| 大動脈瘤 | 破裂リスク |
IABPの合併症
最も重要なのは下肢虚血
IABPで最も注意する合併症は、
下肢虚血
です。
主な合併症
- 下肢虚血
- 血小板減少
- 出血
- 感染
- バルーン破損
- 塞栓症
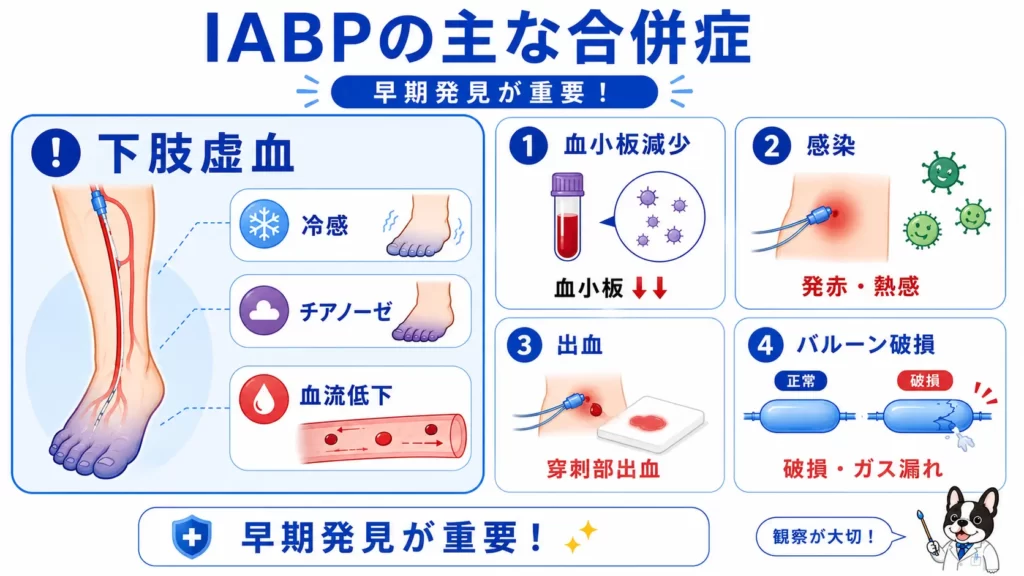

現場でよく見るトラブル
実際の臨床現場では、
- 足背動脈触知低下
- 尿量低下
- 血液混入アラーム
は特に注意します。
血液混入は、
バルーン破損
の可能性があります。
IABP看護・観察ポイント
観察で最重要なのは虚血評価
特に重要なのは、
- 足色
- 冷感
- 足背動脈
- SpO2
です。
主な観察項目
| 項目 | 観察内容 |
| 穿刺部 | 出血、血腫 |
| 下肢 | 虚血、冷感 |
| 尿量 | 腎血流評価 |
| 波形 | タイミング |
| アラーム | 駆動異常 |
| 体位 | 屈曲防止 |
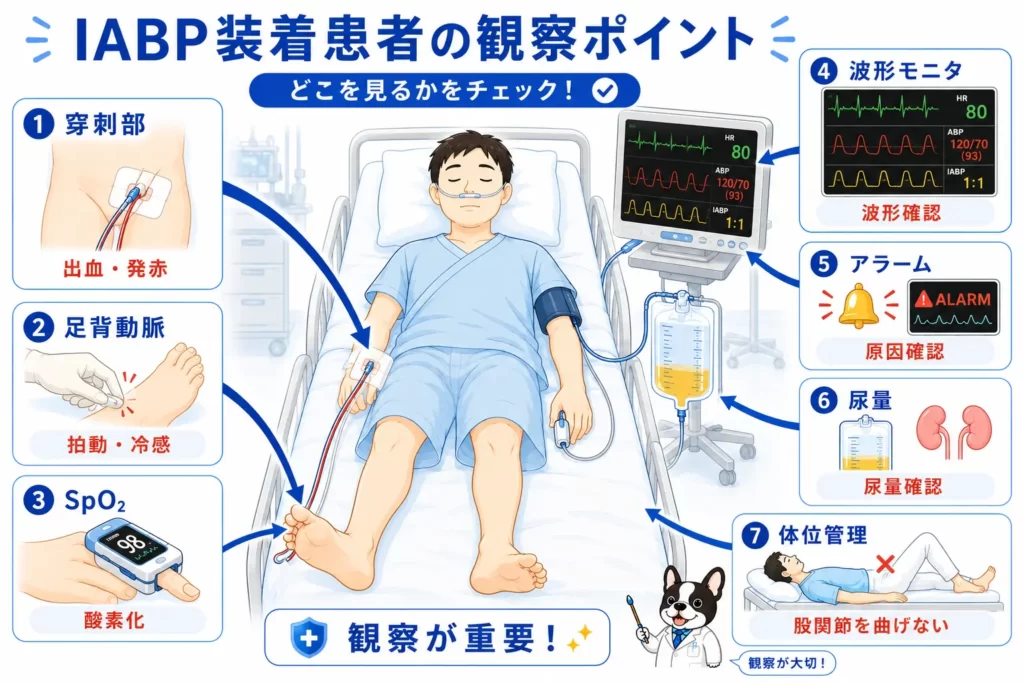

体位管理
IABP挿入側の股関節屈曲は避けます。
理由は、
- カテーテル屈曲
- 血流障害
を防ぐためです。


臨床工学技士の役割
CEは「装置管理の専門家」
IABP管理では、
臨床工学技士の役割が非常に重要です。
主な役割
- 始業点検
- 駆動確認
- 波形評価
- タイミング調整
- アラーム対応
- トラブル対応
波形確認で重要なポイント
波形確認では、
- augmentationが出ているか
- assisted systole低下しているか
- ECG同期できているか
を確認します。
新人が間違えやすいポイント
新人がよく間違えるのは、
「血圧だけ見て安心する」
ことです。
IABPは、
- 波形
- ECG
- 患者状態
を総合的に評価する必要があります。
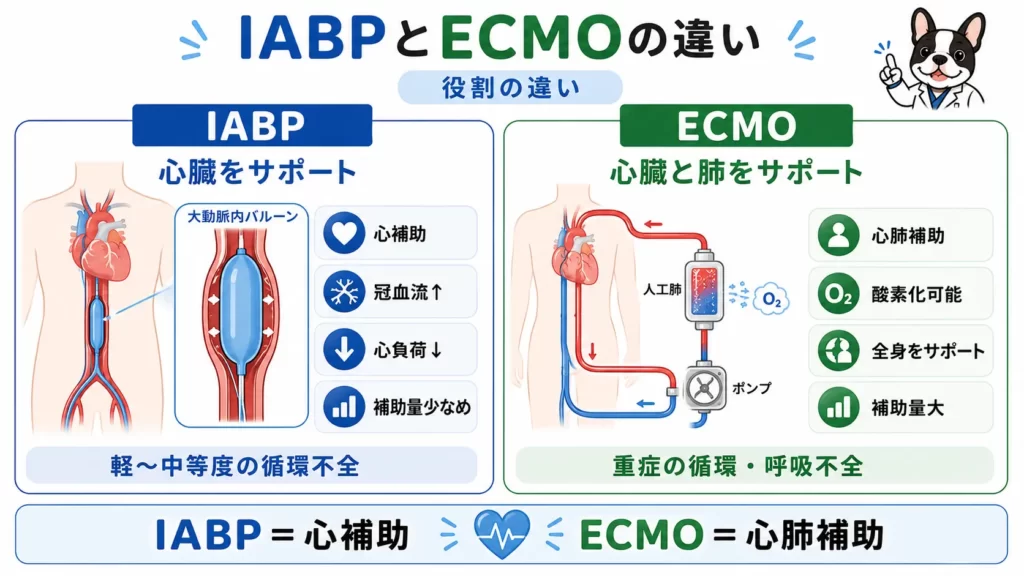
ECMOとの違い
IABPとECMOは役割が違う
IABPとECMOは、
どちらも補助循環ですが役割が異なります。
比較表
| 項目 | IABP | ECMO |
| 補助方法 | 圧補助 | 血流補助 |
| 補助量 | 少ない | 多い |
| 酸素加 | 不可 | 可能 |
| 心補助 | 軽度〜中等度 | 重度対応 |
| 適応 | 心不全 | 重症循環不全 |



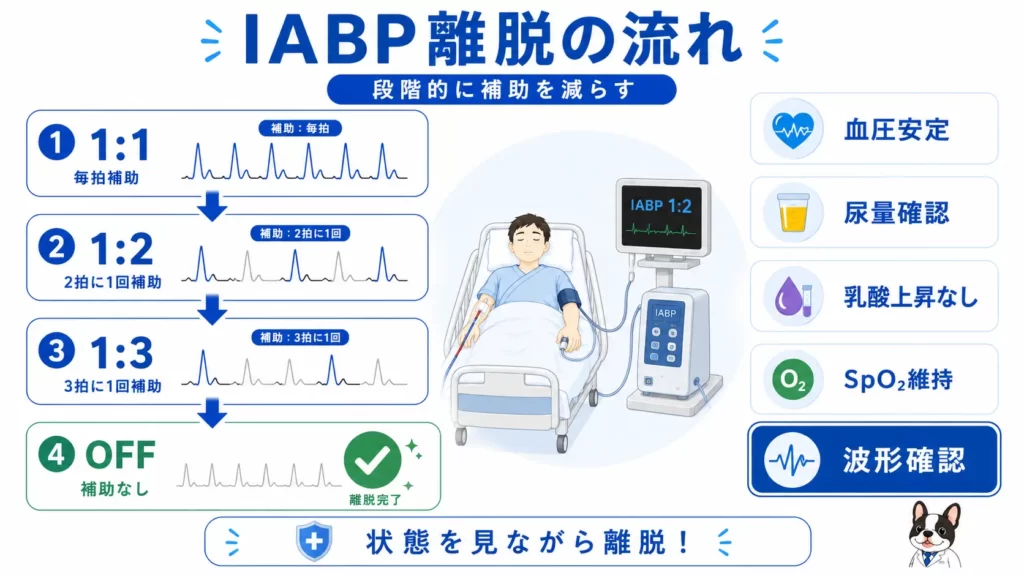
IABPの離脱方法
徐々に補助を減らす
一般的には、
- 1:1
- 1:2
- 1:3
- OFF
と段階的に離脱します。
離脱時の観察ポイント
- 血圧低下
- 心拍数増加
- 尿量低下
- 乳酸上昇
- SvO2低下
を確認します。
実際の臨床現場では…
離脱時は、
「数値だけでなく患者状態を見る」
ことが重要です。

よくある質問(FAQ)
IABPとは何ですか?
大動脈内バルーンを用いて循環補助を行う装置です。
IABPは何を補助しますか?
- 冠血流増加
- afterload低下
- 心拍出補助
を行います。
IABPとECMOの違いは?
IABPは心補助中心、ECMOは全身循環補助まで可能です。
IABPの合併症で最も注意するものは?
下肢虚血です。
IABP波形で重要なのは?
- augmentation
- assisted systole
- inflation/deflationタイミング
です。
まとめ
IABPは、
- 冠血流増加
- afterload低下
によって心臓を補助する重要な循環補助装置です。
特に重要なのは、
- 原理理解
- 波形評価
- タイミング調整
- 合併症観察
です。
新人のうちは、
「波形を見るだけで精一杯」
になりやすいですが、
- ECG
- 血圧波形
- 患者状態
を一緒に確認する習慣が大切です。
IABPは循環管理の基本となる装置です。
この記事が理解の助けになれば幸いです。
参考文献
- 日本循環器学会:急性・慢性心不全診療ガイドライン
- 日本集中治療医学会
- AHA Guidelines
- AACN Procedure Manual for Critical Care
- Braunwald’s Heart Disease
- 臨床工学技士標準テキスト